エビデンスに関するQ&A
- 「エビデンス」とは何ですか?
-
医療や対人サービスの文脈では、エビデンスは科学的な根拠とも訳され、「ある治療方法や支援方法が良いといえる根拠」と定義することができます。ここでいう「良い」とは、科学的な評価の結果、効果が期待できること、安全であることを指しています。エビデンスは、実際にサービスを利用している当事者が参加する研究によって作られています。 国立国語研究所:エビデンス evidence
URL: https://www2.ninjal.ac.jp/byoin/teian/ruikeibetu/teiango/teiango-ruikei-a/evidence.html - どうして「エビデンス」が必要とされるようになったのですか?
-
1960~70年代に当事者(患者)運動が起こり、その結果として、当事者は自身が利用するサービスについて、どのような効果があるか知る権利が強調されるようになりました。1990年代には当事者の知る権利を担保するために、医療現場において治療や支援にエビデンスの活用が重視されるようになりました。
精神科疾患やメンタルヘルス領域の治療や支援に関しては、エビデンスの周知や活用についての取り組みが遅れてきました。こうした状況下で、ロボトミー手術などエビデンスに基づかず、当事者に過剰な負担を強いる治療が行われてきた歴史があります。エビデンスが必要となった背景には、当事者の権利を保障し、悲劇を繰り返さないという、当事者と支援者の思いがあります。 津谷喜一郎. (2000). コクラン共同計画とシステマティック・レビュー―EBM における位置付け― (特集: EBM と EBH). 公衆衛生研究, 49(4), 313-319.
- なぜ「エビデンス」に基づいた支援をしなくてはいけないのですか?
-
上記のような経緯から、支援者は当事者の知る権利に対応して、説明責任を負うようになりました。具体的にはサービスの内容や期待される効果について、エビデンスに基づいて説明することが求められています。このため現在では「権威的に良いといわれている実践」ではなく「効果についてエビデンスがある実践」を提供することが国際的にも推奨されています。
また支援の地域差を無くし、どこにいても必要な支援が平等に受けられるようにするために、エビデンスの活用は有効です。さらに、適切な資源・お金の分配についてもエビデンスは役立ちます。多くの場合、対人援助に対する報酬には、国や地域の税金が使われています。支援者は自らが提供するサービスの効果を説明することで、市民に対して自分たちのサービスを合理性を説明することができます。 Evidence-Based Medicine Working Group. (1992). Evidence-based medicine: a new approach to teaching the practice of medicine. Jama, 268, 2420-2425.
National Institute for Health and Clinical Excellence(2007) NICE’s equality scheme.
URL: www.nice.org.uk/aboutnice/howwework/NICEEqualityScheme.jsp - 量的研究で有意差がない支援は、「エビデンス」のある実践ではないのですか?
-
エビデンスは「あり」「なし」の二択ではなく、その間には段階があります。
統計になじみがないと「有意差があれば〇、ないのは×」のような漠然としたとらえ方になることもあるかもしれません。しかし有意差は1つの基準にすぎません。例えば、ある治療や支援を受けている人が少なすぎて、従来の治療/支援法と比較した場合に統計的な有意差が見い出せず、「効果がまだわからない」という結論になる場合もあります。このような結果もエビデンスの1つです。この場合「『まだわからない』からなんとなく使っていい」「『まだわからない』から絶対に使ってはいけない」とその時点で結論を下すのは望ましくありません。多くの人が納得できるような、なんらかのエビデンスが得られるまで、地道にデータを取り続ける必要があるでしょう。
昨今では、有意差検定のしくみそのものに批判的な意見もあります。統計は知識をアップデートしながら使用することが非常に大事です。
- 事例検討や質的研究だけでも十分ではないですか?
-
エビデンスとしては、事例検討や質的研究だけでは十分でないと考えられています。
例えば、ある支援を受けてとても良くなった患者さんの事例報告があるとします。または、その支援を受けた患者さんが「この支援を受けて良かった」と語った質的研究があるとします。しかしそれらは、その支援を受けたことと疾患からの回復が確かに関係していると言う根拠として、やや弱いと言えます。なぜなら、たまたまその患者さんに効くだけで、他の大勢には効かないかもしれません。あるいは、本来の支援とは別の要素(支援の前後にスタッフとたくさん話せて信頼関係ができたなど)のおかげで「この支援は良い」と感じただけの可能性もあります。
このような偶然や別の要因の可能性をできるだけ除くための研究手法があり、それを正確に実施した研究は、その支援が良いと言える根拠として強力である(エビデンスレベルが高い)と考えられています。エビデンスレベルはシステマティックレビューが最も高く、次にランダム化比較研究が高いと考えられています。
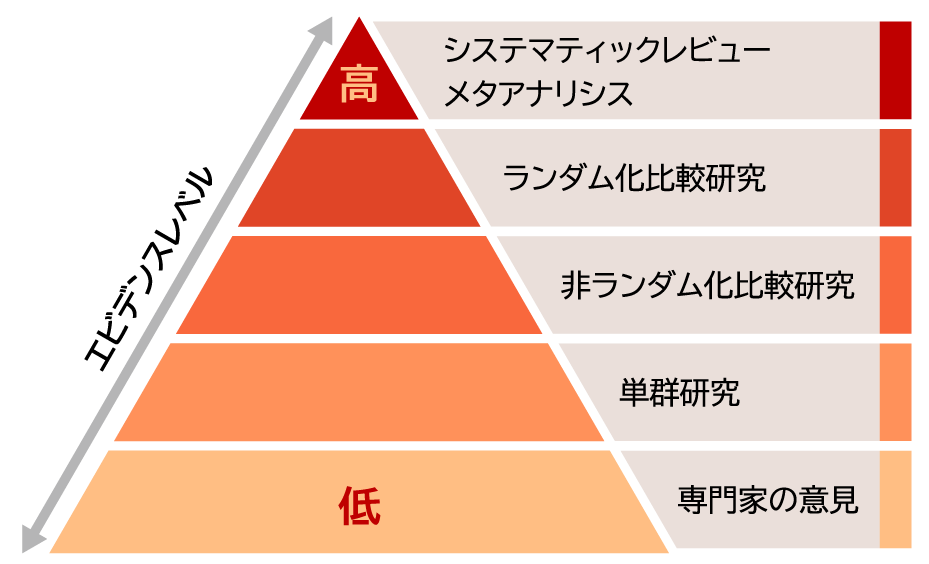 研究デザインとエビデンスレベル
研究デザインとエビデンスレベル
しかし一方で、事例検討や質的研究が重要な研究であることには違いありません。他の研究手法では得られないような情報を与えてくれる研究であり、症例数が少ない場合にも有効です。事例検討や質的研究と、エビデンスレベルの高い研究は、どちらにも重要な役割があると言えるでしょう。
- いままでの支援方法でも十分にうまくいっていましたが、「エビデンス」のある支援に変えなければいけませんか?
-
必ずしも、そうとはいえません。支援の選択にはエビデンスとともに、当事者の希望・好みや、支援者の経験も大事です。この三つの視点を組み合わせて、支援方法を選んでいくとよいと考えられています。例えば、修正型電気けいれん療法にはエビデンスがありますが、患者さんが望まない場合には、その方法を選択すべきではないでしょう。このように、支援の選択をする際に、エビデンスだけで決めるわけではありません。
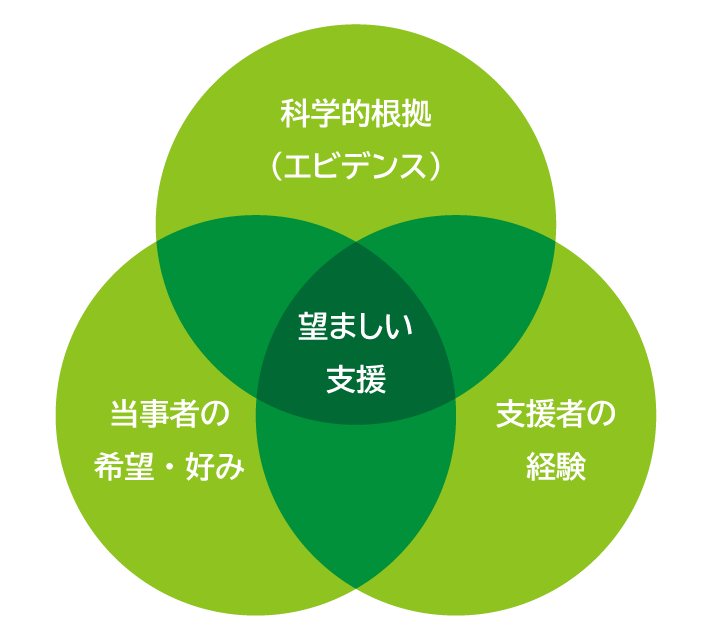 支援を選ぶ際の3つの要素
支援を選ぶ際の3つの要素
しかし、エビデンスを参照しないと以下のような弊害が生じる可能性があります。まず、支援の効果をふりかえる際の基準が恣意的になってしまいます。支援者の手応えに加えて、実践とエビデンスを照らし合わせることによる検証も必要です。また、効果的な支援方法は刷新されていくため、支援者の慣れた方法を続けていると、結果的に支援サービスを利用する当事者に不利益を与えてしまいかねません。
このようにエビデンスを参照することは、当事者にとって効果的な支援を実施するために、支援者の必要かつ基本的な行動といえるでしょう。 Haynes, R. B., Devereaux, P. J., & Guyatt, G. H. (2002). Physicians’ and patients’ choices in evidence based practice. BMJ (Clinical research ed.), 324(7350), 1350.
- 「エビデンス」に関する説明が難しいです
-
エビデンスについて調べようと思うと、統計や英語など普段はあまり接しない情報が入ってきて、混乱することがあると思います。そこでこのWebサイトでは、混乱の元となりそうな情報をわかりやすく整理し、支援者・実践家の方や当事者・ご家族に使っていただくことを目指しています。たくさんの方に使って頂き、「ここはもっとこうしてほしい」というご意見を出来るだけ反映させて、わかりやすい情報サイトにすることを目指しています。このWebサイトが当事者のみなさんのリカバリーに貢献できることが私たちのゴールです。
医療に関する、信頼できる情報の見極め方について、もっとよく知りたい方は、こちらをご覧ください。
厚生労働省eJIM | 情報の見極め方 | 「統合医療」情報発信サイト - 同じ支援技法なら、診断などが異なっても同じ効果が得られますか?
-
同じ支援技法でも、支援対象となる人の診断や状態が異なれば、効果の有無や程度は異なります。例えば、認知行動療法は大うつ病の人と統合失調症の人では得られる効果が違います。ここくらに掲載されている情報が、知っているエビデンスと違う場合には、支援対象となる人の持つ属性(性別や年代)や診断、状態について確認してください。
